Пренатальна діагностика спадкової патології
МЕДИЧНА БІОЛОГІЯ
Розділ 1
БІОЛОГІЧНІ ОСНОВИ ЖИТТЄДІЯЛЬНОСТІ ЛЮДИНИ
1.3. Онтогенетичний рівень організації життя
1.3.2. Основи генетики людини
1.3.2.41. Пренатальна діагностика спадкової патології
Пренатальна діагностика природжених і спадкових хвороб – це комплексна галузь медицини, яка швидко розвивається, вона використовує й ультразвукову діагностику (УЗД), й оперативну техніку (хоріонбіопсію, амніо і кордоцентез, біопсію м’язів і шкіри плоду), і лабораторні методи (цитогенетичні, біохімічні, молекулярно-генетичні).
Пренатальна
Питання про проведення пренатального переривання вагітності має
1. Хвороба повинна бути досить тяжкою, щоб було виправдане переривання вагітності.
2. Лікування хвороби плоду неможливе і незадовільне.
3. Родина, що консультується, повинна бути згодна на переривання вагітності.
4. Існує точний тест для постановки пренатального діагнозу.
5. Досить високий генетичний ризик несприятливого результату вагітності.
При організації і розвитку системи пренатальної діагностики повинні виконуватися наступні умови (Н. П. Бочков, 1997):
1. Діагностичні процедури повинні бути безпечні для здоров’я матері і плоду.
2. Частота ускладнень вагітності після пренатальної діагностики не повинна помітно підвищуватися зі спонтанним рівнем, тобто процедура не повинна підвищувати ймовірність втрати плоду відразу чи після її проведення у віддалений період.
3. Лікарі, що володіють технікою пренатальної діагностики, повинні знати ймовірність постановки псевдо – позитивних чи псевдонегативних діагнозів, іншими словами, повинні добре знати обмеження методу.
4. Пренатальна діагностика повинна включати два етапи:
Перший етап – виявлення жінок (точніше, родин) з підвищеним ризиком несприятливого в генетичному плані результату вагітності при медико-генетичному консультуванні чи первинному обстеженні усіх вагітних, у тому числі з використанням методів просіваючої діагностики;
Другий етап – власне пренатальна діагностика. Аналізи проводяться тільки жінкам, що мають фактори ризику.
5. Група фахівців з пренатальної діагностики (акушер-гінеколог, лікар-генетик, лікар-лаборант-генетик) повинні знати діагностичні обмеження методу не взагалі, а в їхній власній лабораторії.
6. Група фахівців повинна суворо дотримуватися стандартів для процедур і лабораторних аналізів, здійснювати поточний контроль якості роботи, а також мати статистику завершення вагітностей і розбіжностей діагнозів (контроль після абортів чи після народження).
Показання для пренатальної діагностики:
1. Вік матері визначений у 35 років.
2. Наявність у родині попередньої дитини з хромосомною патологією, у тому числі із синдромом Дауна (попередній анеусомік).
3. Перебудови батьківських хромосом.
4. Наявність у родині захворювань, успадковуваних зчеплено зі статю.
5. Синдром фрагільної Х-хромосоми.
6. Гемоглобінопатії.
7. Природжені помилки метаболізму.
8. Різні спадкові захворювання, що діагностуються методом зчеплення з ДНК-маркерами.
9. Дефекти нервової трубки.
10. Інші показання для цитогенетичної пренатальної діагностики.
Інвазивні методи дослідження в пренатальній діагностиці.
Амніоцентез – прокол плодового міхура з метою одержання навколоплідної рідини і злущених клітин амніону плода. Діагностичне значення методу не викликає сумнівів. Ця процедура здійснюється на 15-18 тижнях вагітності. Ризик ускладнень вагітності при амніоцентезі становить 0,2 %.
Амніоцентез роблять через очеревину (рис. 1.151) під контролем УЗД, щоб не пошкодити плаценту. Також можливий піхвовий амніоцентез, але такий підхід застосовується рідко. З амніотичної порожнини забирають 8-10 мл рідини. З біохімічних показників рідини тільки концентрація альфа-фетопро – теїну (АФП) є діагностично значимою. Рівень АФП істотно підвищується при аномаліях нервової трубки і дефектах передньої черевної стінки. Основним джерелом діагностичного матеріалу при амніоцен – тезі є клітини. їх обов’язково культивують (це триває 2-4 тижні) і для цитогенетичних, і для біохімічних досліджень. Тільки молекулярно-генетичні варіанти діагностики за допомогою полімеразної ланцюгової реакції не вимагають культивування клітин.
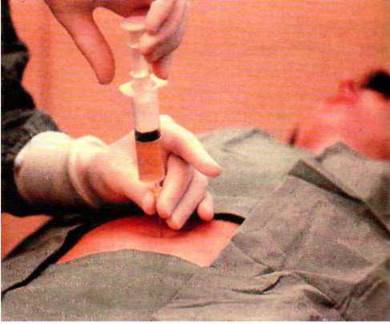
Рис. 1.151. Амніоцентез.
Кордоцентез, тобто взяття крові з пуповини, стали використовувати ширше після того, як цю процедуру почали здійснювати під контролем УЗД. тобто без фетоскопії. Процедуру проводять у термін з 18 по 22 тижні вагітності. Зразки крові є об’єктом для цитогенетичних (культивуються лімфоцити), молекулярно-генетичних і біохімічних методів діагностики спадкових хвороб.
Кордоцентез використовують для діагностики хромосомних хвороб, гематологічних спадкових хвороб (гемоглобінопатії, коагулопатії, тромбоцитопенії), імунодефіцитів, гематологічного статусу при резус-сенсибілізації, внутрішньоутробних інфекцій. Процедура з першої спроби успішна в 80-97 % випадків. Перевага кордоцентезу в порівнянні з амніоцентезом полягає в тому, що кров є зручнішим об’єктом для дослідження, ніж клітини амніотичної рідини. Лімфоцити культивуються швидше (2-3 дні) і надійніше, ніж амніоцити.
Біопсія тканин плода як діагностична процедура здійснюється в 2-му триместрі вагітності під контролем УЗД.
Для діагностики тяжких спадкових хвороб шкіри (іхтіоз, епідермоліз) роблять біопсію шкіри плода. Далі проводиться патоморфологічне дослідження (іноді електронно-мікроскопічне). Морфологічні критерії наявності спадкових хвороб шкіри дозволяють поставити точний діагноз чи впевнено відкинути його.
Фетоскопія (введення зонду й огляд плода) при сучасній гнучко-оптичній техніці не складає великих труднощів. Однак метод візуального обстеження плода для виявлення природжених вад розвитку використовується рідко – тільки при особливих показаннях. Він використовується на 18-23-му тижнях вагітності. Справа в тому, що майже всі природжені вади розвитку, які можна побачити за допомогою оптичного зонда, діагностуються за допомогою УЗД. Зрозуміло, що процедура УЗД простіша і безпечніша. Для фетоскопії потрібне введення зонда в амніотичну порожнину, що може викликати ускладнення вагітності. Викидні відзначаються в 7-8 % випадків фетоскопії.
Неінвазивні методи дослідження в пренатальній діагностиці.
Основним неінвазивним методом пренатальної діагностики є ультразвукове дослідження (УЗД), яке необхідно проводити усім вагітним. Ультразвукове сканування плода проводять не менше двох разів під час вагітності кожній жінці. Перший огляд не пізніше 15-16 тижня, другий – у 25-26 тижнів.
Якщо є більш визначені показання для УЗД (наприклад, передбачувана редукція кінцівок плода), то його проведення можна починати з 13-14 тижня. УЗД використовується для виявлення затримки росту ембріона чи плода, починаючи з 6-8-го тижнів вагітності. Метод можна застосовувати і як просіюючий, і як уточнюючий. Це дозволяє попередити народження 1-3 дітей (з 1000 новонароджених) із серйозними природженими вадами розвитку, що складає приблизно 30 % усіх дітей з такою патологією.